Что значит присунуть «на пол шишечки»?
остальные ПОЛШИШЕЧКИ просто не влезают
Лучше тебе не знать …потом и не заметишь, как все орехи там и высыпались
Это развод на секс. Это как «в первый раз — не педераст»
Значит-счастия-полные штаны!touch.otvet.mail.ru
Как это на пол шишки
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Среди всех форм первичного дегенеративно-дистрофического поражения суставов особое место занимает генерализованный остеоартроз. Согласно клинической статистике, чаще всего болеют женщины, чем мужчины (в соотношении 10 к 1). Средний возраст пациентов составляет 50–52 года. Кроме того, существует второе название – болезнь Келлгрена.
Что такое генерализованный остеоартроз? Это заболевание, для которого характерно одновременное поражение нескольких групп суставов. Врождённые проблемы с хрящевой тканью и мышечно-связочным аппаратом способствуют развитию первичной его формы. Предрасполагающие факторы к прогрессированию суставной патологии:
- Генетическая наследственность.
- Климактерический период.
- Частые переохлаждения.
- Чрезмерные физические нагрузки.
Оптимальное лечение первичного генерализованного остеоартроза позволяет замедлить прогрессирование болезни.
Клиническая картина

Как правило, поражение суставов носит двусторонний и симметричный характер. На фоне дегенеративно-дистрофических изменениях в хрящевой ткани нередко возникают воспаления околосуставных мягких тканей (сумок, капсул, сухожилий и т. д.). Какие клинические проявления и симптомы ещё характерны для первичного генерализованного остеоартроза:
- Хроническое течение с постепенным прогрессированием.
- Периодически отмечаются обострения.
- Наиболее часто сначала поражаются те суставы, на которые ложится основная нагрузка (тазобедренные и коленные). Также практически всегда страдают фаланги пальцев.
- Довольно-таки редко фиксируются патологические изменения в локте, плече и голеностопе. Если в них и обнаруживаются дегенеративно-дистрофические очаги, то незначительные.
- Боль различного характера, усиливающаяся при физической активности.
- При реактивных периартритах, тендовагинитах и других воспалениях околосуставных структур болезненные ощущения обостряются и становятся постоянными.
- По мере прогрессирования заболевания растёт функциональное ограничение суставов.
- Отмечается характерный хруст в поражённых суставах при движении.
- Скованность по утрам.
В более чем 60% случаев одновременно поражаются несколько групп суставов. Кроме того, почти у двух трети больных вместе с остеоартрозом фиксируется достаточно остеохондроз позвоночного столба.
Диагностика
Типичная клиническая картина даёт весомые основания заподозрить дегенеративно-дистрофическую патологию с уставов. В соответствии со стандартной клинической практикой основным методом диагностики ревматических заболеваний является рентгенография. Не только с диагностической, но и с лечебной целью могут назначить артроскопию. Чтобы более детально изучить состояние внутри- или околосуставных структур прибегают к проведению УЗИ и магнитно-резонансной томографии. Резюмируя вышесказанное, алгоритм комплексной диагностики первичного генерализованного остеоартроза включает следующие виды исследований:
- Рентгенография.
- Артроскопия.
- Ультразвуковое исследование.
- Обследование на магнитно-резонансном томографе.
На сегодняшний день наиболее современным и информативным методом, бесспорно, считается магнитно-резонансная томография.
Традиционное лечение
К сожалению, первичный генерализованный остеоартроз – это заболевание, которое не поддаётся полному излечению. Главная задача всех лечебных мероприятий заключается в замедлении прогрессирования дегенеративно-дистрофических процессов в суставах, устранении клинических симптомов и уменьшение частоты обострений. В лечении первичного генерализованного остеоартроза применяют:
- Медикаментозная терапия.
- Локальная терапия.
- Физиолечение.
- Хирургическое вмешательство.
Медикаментозная терапия

Основная причина появления интенсивных болей при этом заболевании – это реактивный воспалительный процесс во внутри- и околосуставных структурах. Справиться с болевым синдромом и воспалением помогают нестероидные противовоспалительные препараты. Какие лекарственные средства обычно назначают:
- Диклофенак.
- Вольтарен.
- Ибупрофен.
- Наклофен.
- Паноксен.
- Кетонал.
- Фламакс.
- Апонил.
- Целебрекс.
При выборе нестероидного противовоспалительного препарата ориентируются на эффективность, безопасность и ценовую доступность. Следует отметить, что длительный приём НПВП зачастую чреват серьёзными проблемами с пищеварительной системой. Наибольшую опасность представляют эрозивно-язвенные поражения ЖКТ. Как правило, для защиты слизистой желудка и кишечника врачи рекомендуют принимать такие лекарства, как Омепразол, Квамател, Фамотел, Гастросидин и др.
Установлено, что одновременный приём нескольких препаратов из группы НПВС не только не усиливает их клиническое действие, но и существенно повышает риски возникновения нежелательных побочных эффектов.
Хондропротекторная терапия

Чтобы восстановить суставные хрящи и предотвратить развитие дегенеративно-дистрофических изменений, назначают хондропротекторную терапию. При первичной форме генерализованного остеоартроза лечить хондропротекторами необходимо начинать как можно раньше. На начальных этапах болезни эффективность этих лекарств достаточно высока. В основном применяют следующие виды препаратов:
- Артра Хондроитин.
- Артравир.
- Структум.
- Хондролон.
- Терафлекс.
- Глюкозамин сульфат.
Побочные реакции от приёма хондропротекторов наблюдаются не так часто, как при использовании нестероидных противовоспалительных средств. Тем не менее на быстрый терапевтический эффект рассчитывать не приходится. Улучшение состояния хрящевой ткани отмечается в среднем через 20–25 дней с момента начала хондропротекторной терапии. Вместе с тем, лекарственные препараты продолжают действовать в течение 3–4 месяцев после окончания их приёма.
Имплантаты синовиальной жидкости
Для нормального функционирования сустава необходимо оптимальное количество синовиальной жидкости. При дегенеративно-дистрофических процессах в хрящевой ткани суставах с этим компонентом достаточно большие проблемы. Для восполнения недостающей синовиальной жидкости применяют следующие лекарства:
- Ферматрон.
- ВискоПлюс.
- Гиалган.
- Гиалуром.
- Остенил.
- Синвиск.
Имплантаты синовиальной жидкости, кроме своей основной функции, также уменьшают воспаление и предотвращают разрушение хрящевой ткани сустава. В большинстве случаев курс лечения первичного генерализованного остеоартроза состоит из 5 уколов, вводимых внутрь поражённых крупных суставов (например, тазобедренный и/или коленный). Врачи советуют проходить как минимум два курса в год. Повторное лечение назначается при значительном усилении боли и выраженном ограничении подвижности суставов.
Какие медикаментозные препараты необходимо принимать пациенту – определяет исключительно лечащий врач.
Локальная терапия

При лечении первичного остеоартроза особое значение придают местной терапии. Если наблюдается хронический периартрит, синовит и бурсит и отсутствует эффект от НПВП, показано применение глююкокортикостероидов, которые могут вводить около или внутрь сустава. Обычно задействуют Дипроспан, Гидрокортизон, Бетаметазон и др. За 12 месяцев рекомендуется проводить 3–4 инъекции глюкокортикостероидных препаратов. Перерыв между уколами должен составлять около трёх месяцев.
Также успешно применяют компрессы с различными лекарственными препаратами (димексид, анальгин, гидрокортизон). На терапевтический курс приходится 10–14 процедур. При необходимости продолжительность лечения компрессами могут увеличить. Эффективно снимают боль и воспаления наружные средства в виде мазей или гелей (Диклофенак, Ибупрофен, Фастум, Флексен).
Физиолечение
Обязательным компонентом лечения первичного генерализованного остеоартроза являются физиотерапевтические процедуры. При любых формах остеоартроза весьма положительный эффект на поражённые суставы оказывает комбинация таких методов, как физиотерапия, лечебная гимнастика и массаж. Во время обострения лучше использовать ультрафиолетовое облучение, магнит, ультразвуковую терапию. Достаточно полезными будут лазер, индуктотерапия, электрофорез с обезболивающими препаратами.
Количество процедур и продолжительность физиотерапевтического лечения зависит от тяжести и характера заболевания.
Лечебная гимнастика

Каждый ортопед и ревматолог вам скажет, что оптимальный двигательный режим – это залог сохранения функциональности суставов. В частности, лечебная гимнастика помогает не только разработать суставы, но и укрепить мышечно-связочный аппарат и существенно замедлить прогрессирование болезни. Поскольку ноги чаще всего страдают при первичном генерализованном остеоартрозе, рассмотрим ориентировочный комплекс упражнений для тазобедренных и коленных суставов, который можно выполнять и в домашних условиях:
- Понадобится обычный стул со спинкой. Садимся на него. Наклоняем туловище вперёд и пытаемся дотронуться руками до пальцев стоп. Выпрямляемся. Количество повторений – 10–12 раз.
- Становимся сзади стула. Выполняем махи одной ногой вперёд и назад, постепенно увеличивая амплитуду движения. Также можно выполнять небольшие махи в сторону. Количество повторений до 15 раз. Затем меняем ногу.
- Ложимся на пол. Ноги необходимо выпрямить. Поднимаем одну из них вверх. Совершаем её движения влево и вправо с максимальной амплитудой. Ногу стараемся не сгибать в коленном суставе. Количество повторений 10–12 раз. Если позволяет состояние и физические данные, можно выполнять движения одновременно двумя ногами («ножницы»).
- Располагаемся сзади стула. Руками держимся за спинку. Выполняем небольшое сгибание одной ноги в колене. Другой ногой следует сделать шаг назад. Опускаем стопу этой ноги на пол и ощущаем напряжением мышц голени. В таком положении находимся 10–15 секунд. Затем необходимо поменять ногу и выполнить аналогичное упражнение.
- Подходим спиной к стене. Необходимо сделать шаг вперёд. Лопатки не отрываем от стены. Начинаем выполнять полуприсед. В течение 5 секунд удерживаем положение полуприседа. Затем поднимаемся вверх. Количество повторений 10 раз.
- Если тяжело делать предыдущее упражнение, можно перейти на стандартные приседания. Количество повторений индивидуально в зависимости от физического состояния.
Если не отмечается реактивного воспаления внутри- или околосуставных структур, обязательно занимайтесь лечебной гимнастикой.
Хирургическое вмешательство
В запущенных и тяжёлых случаях ничего не остаётся, как применить хирургическое лечение. В настоящее время большинству пациентов, имеющих тяжёлые формы деформации суставов, показано проведение эндопротезирования. Благодаря замене поражённого сустава на искусственный, многим людям с остеоартрозом удаётся избежать преждевременной инвалидности и значительно улучшить качество жизни. Как показывает клиническая практика, эффективность этого метода лечения переваливает за 70%. Средняя продолжительность функционирования искусственного сустава составляет более 10 лет.
Нетрадиционное лечение
Как это не печально осознавать, но сегодня многие пациенты, особенно те, кто страдает неизлечимой патологией, обращаются за помощью к нетрадиционным методам лечения. Стоит заметить, что народная медицина зачастую лишь могут на время убрать клинические симптомы заболевания (например, болезненные ощущения, признаки воспаления и т. д.). Приведём примеры наиболее популярных рецептов, применяемых при первичном остеоартрозе:
- Глиняный компресс. Водой размягчаем глину до однородного состояния, и кладём её на марлю. Аккуратно заворачиваем. Глиняный компресс ставим на поражённый сустав. Длительность процедуру может достигать 1,5–2 часов. Оптимальный режим постановки компресса – каждый день на протяжении 7–10 дней.
- Компресс с мёдом и капустой. Берём несколько капустных листков. Намазываем одну их сторону тонким слоем мёда. Этот листок с мёдом следует приложить к суставу. Всего понадобиться около 2–4 капустных листка. Кроме того, рекомендуют сверху обмотать полиэтиленом и ещё дополнительно шерстяной тканью. В основном компресс делают перед отходом ко сну. Можно его оставлять на целую ночь.
- Компресс с кефиром. Яичную скорлупу измельчаем до порошкообразного состояния. Добавляем пару стаканов кефира. Тщательно размешиваем. Укладываем эту смесь на плотную ткань. Компресс утепляем полиэтиленом и шарфом.
- Травяная мазь. Понадобится по 10 грамм трёх лекарственных растений: донника, хмеля и зверобоя. Вышеперечисленные компоненты следует смешать с 50 граммами вазелина. Пользуемся травяной мазью трижды в сутки на протяжении 10–12 дней.
- Растирка из морозника. Мелко нарезаем около 25 грамм морозника. Для правильного приготовления берём растительное масло, мёд и горчичный порошок по одной столовой ложке. Все компоненты перемешиваем и ставим на водяную баню. Доводим до кипения и переливаем во флакон или небольшую баночку. Растирка из морозника используется для обработки поражённых суставов в течение недели.
- Мазь из шишек хмеля. Измельчаем высушенные шишки хмеля. В пропорции 1 к 4 добавляем обычный вазелин и хорошо перемешиваем. Смазываем её суставы трижды в сутки на протяжении 7–14 дней.
- Растирка из прополиса. Необходимо растопить около 100 грамм прополиса. Добавляем 2 столовые ложки растительного масла. Даём смеси остыть. Смазываем суставы несколько раз в день до исчезновения болей и симптомов воспаления.
Несмотря на чудодейственность рецептов народной медицины при различных формах остеоартроза, перед применением альтернативных методов лечения получите одобрение у специалиста.
Стенозирующий лигаментит: причины, виды, симптомы и методы лечения
Лигаментит – это заболевание связок, имеющее воспалительный характер. Чаще всего причиной его возникновения служат микротравмы связок или инфекционные заболевания близлежащих суставов.
Содержание статьи:
Виды заболевания
Причины и факторы риска
Симптомы болезни
Лечение
Это заболевание достаточно опасно, так как при отсутствии адекватного лечения, вследствие дегенеративного процесса пораженная связка постепенно превращается в хрящевую гиалиновую ткань. Одним из наиболее распространенных видов лигаментита является стенозирующий лигаментит кольцевой связки кисти.
Болезнь чаще всего поражает людей среднего и старшего возраста, однако может встречаться и у детей. При этом женщины страдают чаще, особенно от синдрома запястного канала из-за природной узости запястья.
Виды лигаментита
В зависимости от того, какие связки воспалились, он разделяется на несколько видов:
-
 «Щелкающий палец» или болезнь Нотта. При лигаментите кольцевой связки кисти происходит воспаление сухожилия сгибателя пальца и близлежащих связок. Свое название болезнь получила из-за того, что вначале ее развития разгибание пальца еще возможно, но при этом происходит характерный «щелчок». Если не начать лечение, то происходит рубцовое перерождение и сужение кольцевых связок пальца и его разгибание становится невозможно.
«Щелкающий палец» или болезнь Нотта. При лигаментите кольцевой связки кисти происходит воспаление сухожилия сгибателя пальца и близлежащих связок. Свое название болезнь получила из-за того, что вначале ее развития разгибание пальца еще возможно, но при этом происходит характерный «щелчок». Если не начать лечение, то происходит рубцовое перерождение и сужение кольцевых связок пальца и его разгибание становится невозможно. - Болезнь де Кервена – стенозирующий лигаментит костно-фиброзного канала запястья. При этом виде лигаментита воспаляются сухожилия в первом канале тыльной связки запястья. Из-за этого происходит сужение канала, которое провоцирует развитие болевого синдрома во время скольжения сухожилий. Эта патология намного чаще встречается у женщин, нежели у мужчин.
- Синдром запястного канала – стенозирующий лигаментит ладонной и поперечной связок запястья. При этом виде болезни происходит сдавливание срединного нерва, расположенного в запястном канале.
- Лигаментит коленного сустава либо стопы и др.
Почему возникает болезнь?
Любая форма лигаментита может возникнуть по одной или нескольким многочисленным причинам. Основной среди них:
- перенесенные травмы;
- инфекционный процесс в близлежащих суставах и мягких тканях;
- повышенные нагрузки на пальцы, кисти рук или колени;
- профессии, требующие постоянных нагрузок и напряжения на кисти рук и пальцы.
У детей причиной развития болезни может послужить быстрый рост тканей и структур организма.
Факторы риска
Факторами риска могут послужить чрезмерные напряжения связок, нагрузки на суставы. Кроме того, заболевание часто возникает на фоне ревматоидного артрита, подагры, нарушения функционирования щитовидной железы, сосудистых заболеваний и сахарного диабета. Не последнюю роль в рисках развития заболевания играет и наследственный фактор.
Часто болезнь может развиваться и во время беременности. Для большинства видов лигаментита фактором риска является женский пол.
Симптомы
Симптоматика различных видов лигаментита схожи, не смотря на разную локализацию болезни.
Для заболевания характерны:
- боль в области пораженной связки, возникающая во время движений или пальпации;
- ограничение движений сустава, расположенного в области пораженной связки;
- припухлость и пастозность области воспаления;
- повышенная чувствительность в области воспаления;
- онемение пальца или пальцев, сначала временное, а потом постоянное;
- появление шишки над суставом;
- усугубление симптомов после длительной неподвижности;
- контрактуры.
Но все же, каждая разновидность болезни будет иметь свои характерные признаки. Так, для болезни Нотта будет характерна боль и щелканье при сгибании-разгибании пальца.
Особенности стенозирующего лигаментита большого пальца руки
Лигаментит стенозирующий большого пальца руки, известный также как «щелкающий» палец проявляет себя нарушением сгибательно-разгибательных функций пальца. Существует 4 стадии болезни:
- на первой стадии щелканье и ограничение подвижности возникают лишь изредка;
- на второй стадии становится заметно затрудненным разгибание пальца, однако с усилием это возможно сделать;
- для третьей стадии характерно сохранение положения пальца в согнутом виде;
- при отсутствии лечения, наступает четвертая стадия, на которой происходит деформация сустава, а ограничение его подвижности становится необратимым.
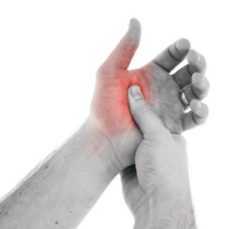 Почему появляется щелчок? Все довольно просто. При развитии этого заболевания происходит сужение сухожильного влагалища и утолщение сухожилий. Во время движения пальцем утолщенная часть сухожилия проходит по узкому сухожильному влагалищу с усилием, в результате чего и возникает характерный щелчок. Когда связки утолщаются сильно, то они не могут пройти по ссуженному влагалищу и палец фиксируется в одном положении.
Почему появляется щелчок? Все довольно просто. При развитии этого заболевания происходит сужение сухожильного влагалища и утолщение сухожилий. Во время движения пальцем утолщенная часть сухожилия проходит по узкому сухожильному влагалищу с усилием, в результате чего и возникает характерный щелчок. Когда связки утолщаются сильно, то они не могут пройти по ссуженному влагалищу и палец фиксируется в одном положении.
Этот вид заболевания наиболее характерен для детей в возрасте 1-6 лет, а также для женщин после 45 лет. Чаще всего поражаются связки одной кисти, но встречаются случаи и одновременного поражения обеих рук.
Особенности лигаментита коленного сустава
Чаще всего такая патология коленного сустава является хроническим заболеванием и сопровождается образованием гематомы. Этот вид болезни наиболее характерен для людей молодого возраста, которые ведут активный способ жизни, а также для спортсменов. Наиболее распространенной его причиной служит большой объем движений коленного сустава.
Как врач ставит диагноз
Диагностировать заболевание может врач-ортопед либо врач-травматолог. Сначала проводится опрос пациента и визуальный осмотр пораженного места. Для уточнения диагноза может назначаться рентгенологическое исследование, УЗИ или МРТ.
Кроме того, проводятся специальные лабораторные исследования для определения причины воспаления.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Очень важно проведение аппаратной диагностики для установления точного диагноза, так как некоторые виды лигаментита могут иметь схожие клинические признаки с другими заболеваниями. Например, лигаментит плантарной связки может быть спутан с пяточной шпорой.
Лечение
Схема лечения этого заболевания в каждом случае подбирается индивидуально, учитываются причины заболевания, тяжесть поражения связок, иные особенности заболевания, возраст больного и наличие у него сопутствующих болезней, а также другие факторы.
Лечение лигаментита направлено на устранение неприятных симптомов, ликвидацию воспалительного процесса в связках, а также восстановление утраченных функций.
Возможно ли лечение стенозирующего лигаментита без операции?
Без операции возможно обойтись. Но, только в тех случаях, когда диагноз поставлен верно и вовремя. Поэтому, при малейших симптомах следует незамедлительно обращаться к врачу за определением диагноза и получением адекватной терапии. В случаях запущенной болезни, без операции не обойтись.
Консервативное лечение болезни проводят амбулаторно. Его применяют только на начальных стадиях болезни, когда функционирование сустава еще не полностью утрачено.
Немедикаментозное лечение
Основной составляющей немедикаментозного лечения является временное максимальное обездвиживание пораженного участка. Это позволяет ускорить процесс заживления и восстановления связок. Иммобилизуют сустав на срок не менее 2 недель.
Медикаментозное лечение
Для лечения лигаментита могут быть рекомендованы препараты группы нестероидных противовоспалительных средств и гормональные средства.
НПВС применяются в виде таблеток и инъекций, а также в виде средств для внешнего применения непосредственно в области воспаления связки. Эти препараты помогают ликвидировать болевой синдром, уменьшить воспалительный процесс.
Из группы гормональных препаратов наибольшее применение получил Гидрокортизон, а также его аналоги. Чаще всего проводятся его инъекции непосредственно в место воспалительного процесса. Это помогает быстро избавиться от боли, снять отечность тканей и воспаление.
Могут назначаться и ферментные препараты, действие которых направлено на рассасывание утолщений.
Кроме вышеперечисленных препаратов, на сегодняшний день используется еще и метод PRP. Это современная методика, при которой вместо глюкокортикостероидов используется обогащенная аутологичная тромбоцитарная плазма человека. Такое лечение более безопасно и обеспечивает снятие болезненности и воспаления, а также способствует скорейшему заживлению связок.
Нужно учитывать, что все используемые для лечения препараты могут назначаться только лечащим врачом и самолечение недопустимо.
Физиотерапия
Физиотерапевтические методы являются важной составляющей комплексного лечения лигаментита. Применяется ультразвуковая, ударно-волновая терапия, фонофорез, парафиновые аппликации, озокерит, грязи и др.
Массаж проводить в зоне поражения связок крайне не рекомендуется, чтобы не спровоцировать еще большее их повреждение и развитие воспалительного процесса.
Хирургическое лечение
Если консервативная терапия, проводимая в течении 2 недель, не привела к облегчению состояния, то следует задуматься об оперативном лечении заболевания.
 Существуют несколько видов оперативного вмешательства при лигаментите. Выбор оптимального его вида производится в зависимости от зоны воспаления. Операции могут проводиться под общим либо местном наркозе.
Существуют несколько видов оперативного вмешательства при лигаментите. Выбор оптимального его вида производится в зависимости от зоны воспаления. Операции могут проводиться под общим либо местном наркозе.
Средняя длительность пребывания в лечебном учреждении при болезни – 3-4 дня, швы снимают примерно на 10-14 день. Перевязки выполняют через день. В послеоперационном периоде могут назначаться нестероидные противовоспалительные средства для устранения болевого синдрома. Также, уже через несколько дней после хирургического вмешательства следует начинать выполнение гимнастики для разработки движений сустава.
Оперативное вмешательство обеспечивает:
- возвращение подвижности суставу;
- устранение болезненных ощущений;
- устранение «щелчка».
После проведения хирургического лечения болезни, процесс рецидива очень низок. Зачастую именно из-за этого, большинство врачей сразу предлагают проводить операцию, пропуская фазу консервативного лечения.
Народная медицина
Народная медицина также не обошла это заболевание. Среди наиболее популярных методов можно выделить применение сухого тепла (разогретая соль или песок), а также компрессы из глины.
Профилактика
Естественно, намного легче предотвратить развитие заболевания, нежели его потом лечить. Для этого следует следить за своим здоровьем, не допускать перенапряжение суставов, изменять виды нагрузок на связки. При работе, требующей постоянных одинаковых движений сустава, следует делать перерывы для его отдыха.
Кроме этого, необходимо стараться избегать травмирования суставов и поддерживать общее состояние организма на должном уровне.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Как лечить болезнь Осгуда – Шляттера у детей и взрослых
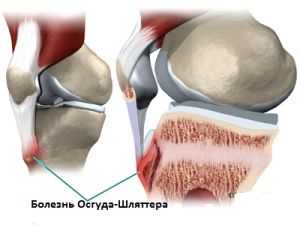 Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости.
Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости.
Чаще всего болезнь Осгуда-Шляттера проявляется у активных подростков или людей, занимающихся спортом. Может оно возникать и как последствие травм или перегрузок коленного сустава.
Долго не спадающий отёк, припухлость колена, болезненные ощущения при разгибании и сгибании ноги могут свидетельствовать о начавшемся процессе разрушения хряща. Болезнь вполне излечима, а в случае подростковых заболеваний — проходит с возрастом, но лишь контроль врача и тщательное лечение смогут помочь полностью восстановить подвижность.
Почему возникает болезнь?
Одной из самых распространённых причин возникновения болезни Осгуда-Шляттера являются травмы колена разной степени тяжести. У взрослых, как правило, болезнь развивается как одно из осложнений после прямых травм:
- Переломы колена.
- Вывихи и прочие повреждения целостности коленного хряща.
Но чаще всего подвержены болезни Шляттера подростки, чей организм развивается не всегда равномерно, а некоторые органы системы просто «не успевают» дорастать до соответствующих размеров. При этом увеличивающаяся масса тела и получаемые нагрузки обычно превышают возможности хрящевой ткани. Перегрузка связок приводит к заболеванию.
Ситуация усугубляется, если ребёнок при этом занимается спортом. Приседания, наклоны, резкие смены движения, часто непомерные нагрузки приводят к растяжению сухожилий четырёхглавой мышцы. Из-за этого соединение коленной чашечки и большеберцовой кости слабеет, а частое перенапряжение приводят к постоянным микротравмам. Ими могут быть:
- Растяжения, после которых следуют отёки и болезненные ощущения.
- Надрывы сухожилий, приводящие к опухолям и отёкам в районе колена.
Пытаясь перекрыть возникшую пустоту, организм заполняет её небольшой шишкой из костной ткани, которая выглядит как небольшая доброкачественная опухоль.
Кто подпадает под риск заболевания?
Самая большая группа риска — это мальчики подростки от 8 до 18 лет, активно занимающиеся спортом. Согласно статистике, у 25 % детей данного пола и возраста в той или иной форме переносят болезнь Осгуда-Шлаттера. И лишь 5 % из них не причастны к активным занятиям спортом, а заболевают из-за различных травм или врождённых дефектов хряща колена.
К сожалению, с распространением женских видов спорта своеобразная группа риска сформировалась и среди девочек подростков. Это в основном девушки от 12 до 18 лет, также активно занимающиеся спортом и получающие спортивные травмы. Поскольку общая жизненная активность девочек-подростков значительно ниже, чем у мальчиков, то и риск заболевания ниже — около 5-6 %.
Вторая значительная группа риска — это профессиональные спортсмены, как правило, молодые, перенёсшие травмы колена различной степени тяжести. Микротравмы во взрослом возрасте становятся причиной заболевания значительно реже.
Какие же виды спорта усугубляют риск заболевания? В первую очередь те, которые связаны с прыжками, рывками, наклонами, резкими сменами направления движения, перегрузками и растяжением связок. В группы риска попадают молодые люди, занимающиеся следующими видами спорта:
- Лёгкая атлетика.
- Футбол.
- Волейбол.
- Баскетбол.
- Художественная гимнастика.
- Фигурное катание.
В группу риска можно занести также профессиональных танцоров таких направлений как контемп, брейк и других современных танцев.
Всё это не означает, что подростку или взрослому вредно заниматься подобными видами спорта — но нагрузки должны быть чётко рассчитаны. Родителям подростков, особенно мальчиков, следует контролировать нагрузки, получаемые ребёнком, приучать его к культуре спорта.
Как проявляется заболевание?
Первыми симптомами заболевания являются боли в коленях, возникающие после физических нагрузок. Вероятность того, что это не просто растяжение,  увеличивается при наличии в истории больного травм колена.
увеличивается при наличии в истории больного травм колена.
Вначале боль может проявляться не постоянно, а лишь при серьёзных физических нагрузках, но со временем болевые ощущения усиливаются, появляются припухлости, становится трудно совершать привычные ранее упражнения. Кроме болей, называют также ряд других симптомов:
- Припухлости в области колена, со временем перерастающие в опухоль.
- Постоянные отёки в нижней или верхней части колена, проявляющиеся после физических нагрузок, а также по утрам.
- Стреляющая боль в нижней части колена, проявляющаяся во время перенапряжения.
- Усиление боли при физических нагрузках.
К сожалению, на начальном этапе на подобные симптомы обращают внимание очень немногие. Боли при нагрузках или перенапряжении и лёгкие, быстро спадающие отёки могут продолжаться на протяжении нескольких недель, а то и месяцев.
Других признаков начавшегося процесса может и не быть, поэтому недомогания зачастую списывают на мелкие травмы. И лишь когда резка боль при полном сгибании колена и опухоли дают о себе знать, больной обращается к врачу. Чтобы избежать возможных осложнений, за медицинской помощью следует обратиться как можно раньше.
Диагностика и лечение
Чтобы диагностировать болезнь Осгуд-Шлаттера, необходимо обязательно сделать рентгеновский снимок проблемной зоны. Рентгенография колена позволит исключить добро- и злокачественные опухоли другого происхождения, растяжения, ушибы и прочие проблемы суставов со сходными симптомами. Дополнительными способами диагностики является пальпация опухоли, жалобы больного на сильные боли при резком сгибании колена.
Ранее было принято считать, что у детей заболевание Осгуда-Шляттера проходит само собой и только у взрослых его нужно лечить, но это не совсем верно.
Во избежание последствий и при очень ярко выраженных симптомах используют следующие средства лечения болезни Осгуда-Шляттера:
- ЛФК. Курс лечебной физкультуры для страдающих болезнью Осгуда-Шляттера включает в себя упражнения, направленные на укрепление коленного сустава и развитие мышц бедра. Сбалансированный цикл упражнений на растяжение подколенных сухожилий и четырёхглавой мышцы позволит снизить нагрузку на проблемный участок и будет способствовать улучшению состояния.
- Массаж поражённых участков с согревающими и противовоспалительными мазями. Так, идеально подходит троксевазиновая мазь.
- Физиотерапия. Тубусное ультрафиолетовое облучение назначается пациентам с последней стадией заболевания. Если изменения неглубокие, назначается электрофорез с кальцием и новокаином, а также прогревания.
- Применение согревающих компрессов.
- Приём противовоспалительных и болеутоляющих средств. Обычно назначаются ибупрофен и ацетаминофен.
Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
«Мёртвый» сустав заменяют пластиковым имплантом. Разумеется, подобное вмешательство — достаточно серьёзный шаг, а потому в первую очередь применяются нехирургические меры.
Возможные осложнения
При тяжёлом протекании заболевания после окончания курса лечения остаётся костный нарост в виде шишки под коленной чашечкой.
При неполном лечении остаются болевые ощущения, ноющие боли, которые могут регулярно появляться после сильных физических нагрузок.
На период лечения и реабилитации следует исключить занятия спортом, придерживаться определённой диеты, не забывать о лечебных упражнениях, не допускать перегрузок сустава.
Болезнь Осгуда-Шлаттера вполне излечима, но к лечению её необходимо подходить ответственно.
Видео: Как выглядит болезнь Шлаттера на рентгенограмме
med.lechenie-sustavy.ru
Глубоко или на полшишечки? | Бодибилдинг | Do4a.com
И опять мы поговорим о физическом упражнении всех времен и народов. Его делают и мужчины, и женщины. Правда, последние с меньшей охотой, но первые их уговаривают, давая сотни обещаний. На вопрос, делать это или нет, ответ – однозначное «да». Главное, подобрать такую технику, которая удовлетворила бы все запросы.
Недавно мы поговорили об альтернативных видах приседаний – приседаниях с весом перед грудью, приседаниях Зерхера, Андерсона, приседаниях на ящик и т.д. Это упражнения, которые помогут тем, чьи индивидуальные особенности не позволяют выполнять классический присед. Однако большинство все же работает в классике, так что споры остаются только из-за глубины седа.
Тех, кто приседает в четверть амплитуды, обычно недолюбливают, считая, что те просто выпендриваются, беря больший вес. Но и по поводу того, что такое полная амплитуда, тоже спорят: до параллели с полом или попой в этот самый пол. Кто прав? Все!
Оптимальная глубина приседаний выбирается, исходя из нескольких факторов:
- Влияние на рост силы,
- Влияние на рост мышц,
- Специфика вида спорта,
- Безопасность седа.
Разная глубина движения изменяет стресс, испытываемый мышцами. Чем она больше, тем сильнее напряжение, тем лучше развиваются силовые качества.
Исключение тут есть: люди, у которых не особенно развита гибкость, те, чьи бедра слишком «жесткие». Приседая глубоко, они растягивают мышцы, а те стремятся вновь сократиться в силу своей неэластичности. Таким образом, работа облегчается, не нужно столь сильного напряжения квадрицепсов, чтобы подняться. А вот если недоседать, четырехглавым мышцам придется взять на себя всю нагрузку по подъему из седа. Но в таком случае она не достанется ягодичным мышцам.
Глубина приседаний и мускульная гипертрофия
Используя различную глубину приседаний, можно концентрировать нагрузку на отдельных мышцах, лучше прорабатывая их.
Еще одно преимущество глубокого седа
do4a.net
 «Щелкающий палец» или болезнь Нотта. При лигаментите кольцевой связки кисти происходит воспаление сухожилия сгибателя пальца и близлежащих связок. Свое название болезнь получила из-за того, что вначале ее развития разгибание пальца еще возможно, но при этом происходит характерный «щелчок». Если не начать лечение, то происходит рубцовое перерождение и сужение кольцевых связок пальца и его разгибание становится невозможно.
«Щелкающий палец» или болезнь Нотта. При лигаментите кольцевой связки кисти происходит воспаление сухожилия сгибателя пальца и близлежащих связок. Свое название болезнь получила из-за того, что вначале ее развития разгибание пальца еще возможно, но при этом происходит характерный «щелчок». Если не начать лечение, то происходит рубцовое перерождение и сужение кольцевых связок пальца и его разгибание становится невозможно.